心構造疾患 SHD部門
従来心臓カテーテル治療と言えば冠動脈に対するインターベンションが中心でしたが、それに対し心臓の弁膜症など、器質的な心疾患に対するカテーテル治療が近年再び注目されてきており、 ”structural heart disease (SHD、心構造疾患) インターベンション” と呼ばれています。このチームではSHDに対するカテーテル治療を担当しております。
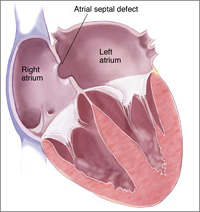
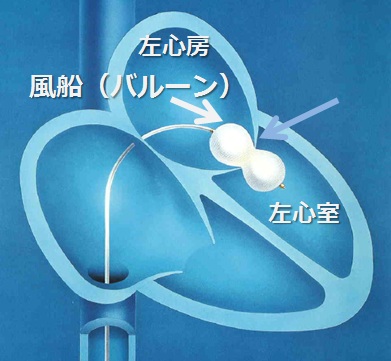
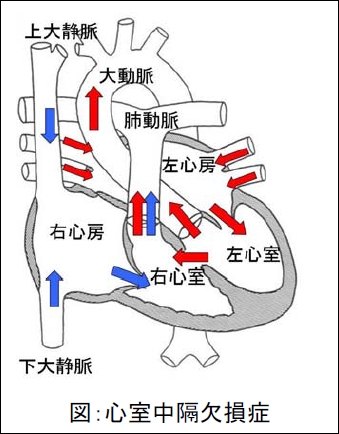
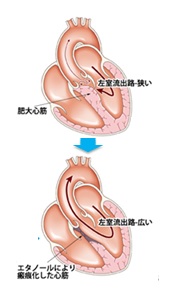
現在当院では、肥大型閉塞性心筋症に対する経皮的中隔心筋焼灼術(PTSMA)を荒井医師が担当し、また慢性塞栓性肺高血圧症に対するバルーン肺動脈形成術(BPA)を2009 年より川上医師が担当し、さらに心房中隔欠損症(ASD)や動脈管開存症(PDA)に対するカテーテル閉鎖を2015年より金澤医師が担当し、いずれも良好な成績を収めています。また大動脈弁狭窄症に対するバルーン大動脈弁形成術(BAV)や僧帽弁狭窄症に対する経皮的僧帽弁形成術(PTMC)などの、弁膜症に対するカテーテル治療にも積極的に取り組んでおります(担当:林田)。
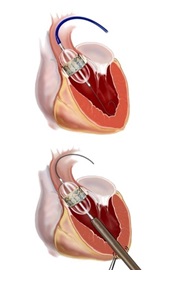
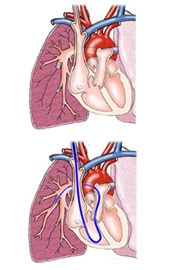
近年この分野における最も大きな進歩としては、経カテーテル大動脈弁留置術 (transcatheter aortic valve implantation, TAVI)が挙げられます。この治療法は高齢、もしくは合併症により従来の外科手術が困難な重症大動脈弁狭窄症に対し、カテーテルを用いて生体弁を留置する方法です。TAVIは外科手術のできない患者さんの予後を改善する治療法として、2002年にフランスで誕生した後、すでにヨーロッパでは2007年にCEマークを取得し、日常臨床の一部となりつつあります。またアメリカでも2011年にFDAの認可を受け、本邦では2013年10月よりTAVIが保険償還となっています。2018年の時点で既に6000例以上の患者さんがこの治療を受けられており、30日死亡率は1%以下と欧米のデータと比較しても非常に良好な成績を収めています。
私はフランス留学中にこの治療法を勉強する機会に恵まれました。留学先のICPS(パリ南心臓血管研究所)はフランスで最もTAVI症例数の多い病院ですが、それでも2009年当初はまだまだ未熟な危険性の高い手技でした。いかにこの手技をヨーロッパ人より体格の小さい日本人に安全に導入するかをテーマとして日々研鑽を積んでおりましたが、デバイスの進化、また経験や知見の蓄積により着実に成績は改善し、現在では非常にリスクの高い患者さんに対する治療であることを鑑みても、比較的安全な治療になってきました。私はフランスで500例以上、そのうち第一術者として100例以上経験し、幸い日本人として初めて指導医資格を取得することができました。現在日本における本格的なTAVIの導入に際し、ほとんどの認定施設で指導を行い、日本における安全なTAVI導入に貢献しています。当院でもすでに約700例を治療し、2018年の周術期死亡率はゼロを達成しています。
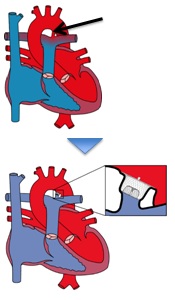
また近年では大動脈弁のみならず、僧帽弁に対するカテーテル治療にも注目が集まっています。薬物のみでは症状のコントロールが難しい僧帽弁閉鎖不全症に対して、従来から行われている開胸手術の他に、ご高齢の方や何かしらの持病を抱えている方など開胸手術が困難と思われる患者さんに適応とされる経皮的僧帽弁形成術(MitraClip)というカテーテル治療が2018年4月に本邦でも保険償還となりました。本治療はヨーロッパで2005年に1例目が行われてから、ヨーロッパ、北米を中心に、すでに6万人以上の患者さんに行われています。本邦でも2015年から2016年に治験が行われ、良好な成績が得られたため保険償還となり、治療が可能になりました。当院は治験施設としていち早く本治療を開始しており、こちらについてもTAVI同様良好な成績を収めています。
また他にも心房細動に対する経カテーテル左心耳閉鎖(LAA closure)、また難治性高血圧に対する腎除神経術(renal denervation)、外科弁置換術後傍弁逆流に対するvascular plug留置による閉鎖術などの治療法も海外ではすでに進んでおり、今後発展していく分野と考えられます。
この分野の治療法の、従来の冠動脈インターベンションとの最も大きな違いは、治療がインターベンション医のみでは完結せず、外科医、イメージング専門医、麻酔科医、放射線科医、コメディカル等のスペシャリストから成る、いわゆる「ハートチーム」の形成が大変重要だということです。
我々は、各分野のスペシャリストによるチーム医療により、個々の患者さんに最適な治療法を選択し、「最も患者さんにやさしい」治療を提供します。